Diferența dintre cancerul de prostată și cancerul testicular
 Share
Share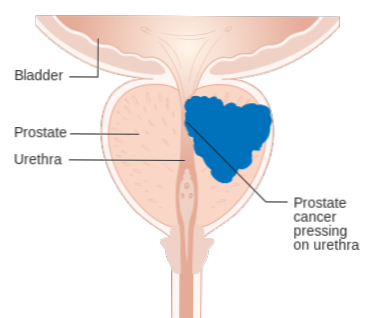
Diferența cheie - Cancerul de prostată vs cancerul testicular
Cancerul de prostată și cancerul testicular sunt două afecțiuni care afectează sistemul reproductiv masculin. Diferența cheie între cancerul de prostată și cancerul testicular este faptul că acestea apar în două locații diferite. După cum sugerează numele lor, cancerul de prostată este o afecțiune malignă care apare în glanda prostatică, în timp ce cancerul testicular este o malignitate care apare în testicul. Deși este greu de crezut, testicul, de asemenea, acționează ca o glandă producătoare de hormoni vitali, cum ar fi testosteronul.
CUPRINS
1. Prezentare generală și diferență cheie
2. Ce este cancerul de prostată?
3. Ce este cancerul testicular
4. Comparație între ele - Cancerul de prostată vs cancerul testicular în formă tabulară
5. rezumat
Ce este cancerul de prostată??
Cancerul de prostată este al șaselea cel mai comun cancer din lume. Acesta reprezintă 7% din toate cazurile de cancer la bărbați. Cu vârsta înaintată, probabilitatea modificărilor maligne în cadrul prostatei crește. Desi aproximativ 80% dintre barbati au oteluri maligne in prostata pana la varsta de optzeci de ani, cele mai multe dintre acestea raman latente. Adenocancerul este tipul histologic al tumorii.
patogeneza
Avansarea vârstei, a rasei și a istoricului familial reprezintă factorii de risc pentru cancerul de prostată. Rudele de gradul întâi ale bărbaților care suferă de cancer de prostată au dublu risc față de populația generală. Factorii hormonali joacă, de asemenea, un rol în patogeneza.
Caracteristici clinice
- Simptomele urinare inferioare
- Dureri de spate și scheletice
- Pierdere în greutate
- Anemie

Figura 01: Cancerul de prostată
Diagnostic
Diagnosticul bolii este de obicei făcut în timpul unei examinări rectale digitale pentru o altă problemă în care medicul identifică accidental prezența unei glande dure, neregulate. La unii pacienți după prostatectomie care urmează dilatării benigne a prostatei, examinarea histologică a specimenelor evidențiază modificări maligne ale prostatei. În unele țări, screening-ul pentru cancerul de prostată se realizează prin măsurarea nivelului seric de antigen specific prostatei (PSA).
Investigații
Ecografiile transrectale (TRUS) ale prostatei și biopsia prostată de prelevare a probelor sunt principalele investigații efectuate. Acestea sunt utilizate pentru a defini dimensiunea glandei și stadializarea tumorilor. Înainte de a începe tratamentul, este esențial să aveți diagnostic histologic. Nivelurile serice ale PSA sunt de obicei ridicate (> 16 ng / ml) dacă sunt prezente metastaze, dar pot fi și normale. Extensiile extraprostatice pot fi detectate prin RMN bobină endorectală. Tractul urinar superior poate fi investigat prin ultrasonografie pentru a găsi dovezi de dilatare. Leziunile osteosclerotice pot fi identificate pe raze X dacă sunt prezente metastaze osoase.
administrare
Dacă cancerul este localizat, tratamentul se poate face prin terapie curativă (prostatectomie radicală), radioterapie externă sau implanturi de brahiterapie, care pot avea efecte secundare nedorite, cum ar fi incontinența și disfuncția sexuală. Pentru pacienții vârstnici care doresc să evite intervenția chirurgicală, se utilizează radioterapia. Trebuie să existe o bună comunicare între clinician și pacient în scopul selectării modului cel mai adecvat de tratament. Strategia de așteptare vigilentă poate fi utilizată la pacienții cu cancer de prostată localizat.
Terapia endocrină
Cancerul de prostată este o malignitate sensibilă la hormoni. Cancerul de prostată poate capta androgenii circulatori pentru menținerea nivelelor de androgen de țesut.
Cancerul tisular poate fi privat de androgeni prin administrarea următoarelor medicamente.
- Agoniștii GnRH
- Blocante ale receptorilor androgeni
- Inhibitorii sintezei androgenului
- Corticosteroizi și estrogeni
Ce este cancerul testicular?
Testicul de celule germinale testiculare este cel mai frecvent cancer la bărbați în vârstă de 15-35 de ani. Seminomul și nonseminoma sunt cele două tipuri histologice principale. Non-seminomurile conțin elemente mature și imature și elementele mature găsite în aceste tumori se numesc teratome. În cazuri rare, se pot produce tumori de celule germinale în locații suplimentare gonadale, cum ar fi hipofiza, mediastinul și retroperitoneul.
Caracteristici clinice
- Masele testiculare dureroase
- Dureri de spate
- ginecomastia
Investigații
- Scanarea cu ultrasunete sau RMN
- Analiza markerilor tumorali serici include alfa-fetoproteină, gonadotrofină corionică beta-umană și lactat dehidrogenază
- CT sau RMN

Figura 02: Testes
administrare
seminomas
Radiosensibilitatea și chemosensibilitatea seminomului sunt foarte mari. Seminoamele sunt asociate cu niveluri crescute de LDH serice, o creștere rară ușoară a nivelului de gonadotrofină corionică și a nivelului normal al AFP. Etapa 1, care este limitată la gonad, are un risc de recurență de 10-30% după o intervenție chirurgicală neînsoțită de orice altă modalitate de tratament. Tratamentul adjuvant cu chimioterapie sau radioterapie cu ganglionii limfatici para-aortic este preferat deoarece crește boala de supraviețuire cu aproximativ 95% la boala precoce. Carboplatina este medicamentul de alegere datorită confortului administrării și efectelor secundare minime.
Non-seminomas
Riscul recidivei variază în funcție de factorii de prognostic, cum ar fi diferențierea histologică, prezența elementelor embrionare și gradul de invazie locală și vasculară.
Care este diferența dintre cancerul de prostată și cancerul testicular?
Cancerul de prostată vs cancerul testicular | |
| Cancerul de prostată apare în prostată. | Cancerul testicular apare în testicul. |
| răspândire | |
| Răspândirea este relativ lentă. | Răspândirea este rapidă. |
| Formele deformate | |
| Acest lucru poate fi uneori latente. | Nu există formele inactive. |
| Sensibilitate | |
| De obicei, există o sensibilitate foarte mare la hormoni. | Sensibilitatea la radio și chemosensibilitatea sunt foarte mari. |
Rezumat - Cancerul de prostată vs Cancerul testicular
Cancerul de prostată este malignitatea care apare în glanda prostatică. Ei au un prognostic foarte bun. Spre deosebire de cancerul de prostată, cancerele testiculare care sunt malignitățile care apar în testicul au un prognostic proastă și s-au răspândit rapid datorită ratei ridicate de proliferare a celulelor germinative. Aceasta este diferența cheie dintre cancerul de prostată și cancerul testicular.
Descărcați versiunea PDF a Cancerului de prostată vs Cancerul testicular
Puteți descărca versiunea PDF a acestui articol și o puteți utiliza în scopuri offline ca pe note de citare. Vă rugăm să descărcați versiunea PDF aici Diferența dintre cancerul de prostată și cancerul testicular.
Referințe:
1. Kumar, Parveen J. și Michael L. Clark. Medicina clinică Kumar & Clark. Edinburgh: W.B. Saunders, 2009. Imprimare.
Datorită fotografiei:
1. "Diagramă care prezintă cancer de prostată care apasă pe uretra CRUK 182" De Cancer Research UK - Email original de la CRUK (CC BY-SA 4.0) prin intermediul Commons Wikimedia
2. "Figura 28 01 03" Prin Colegiul OpenStax - Anatomie și Fiziologie, Connexions site Web. 19 iunie 2013. (CC BY 3.0) prin intermediul Commons Wikimedia
